腹腔鏡下肝切除術
肝胆膵
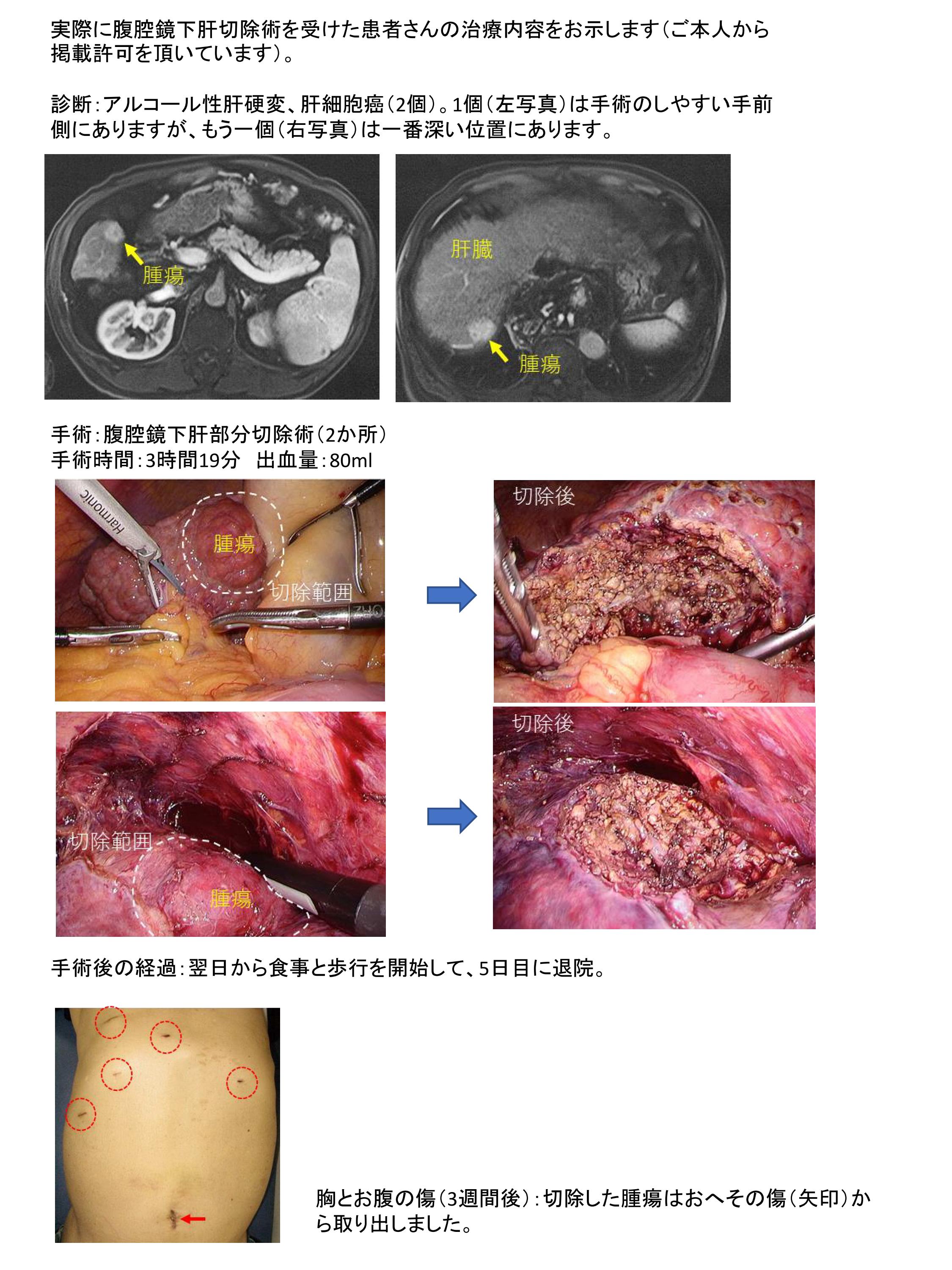
腹腔鏡下肝切除術
肝臓はお腹の最も頭側(胸の直下)にある重さ1㎏以上の大きな臓器で、おもに右の肋骨の奥に納まっています。腸で吸収した栄養を含む血液はほぼすべて肝臓に流れ込んで、肝臓の中で体に必要な形に加工されます。流れ込んだ血液はその後肝臓のすぐ上にある心臓に向かって流れ出ていきます。そのため、肝臓内には血液を流し込む血管と血液を運び出す血管が、2本の木が枝を重ねたように埋まっていて、その中を大量の血液が流れています。
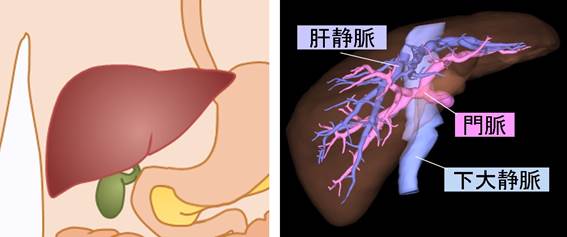
肝切除の際には出血をうまく制御しながら、これらの血管を必要な分だけ切断して病巣(がん)を含む肝臓の一部を切り取ります。肝切除には開腹手術でも高度な技術が必要なため、以前は腹腔鏡手術として行うことは不可能と考えられていました。しかし、手術器具の発達と外科技術の進歩により、今では開腹手術とほぼ同じ手術ができるようになりました。肝切除を腹腔鏡手術で行うことの最も大きな利点は2つあります。ひとつは開腹手術と比較して極端に小さなきずで済むことです。
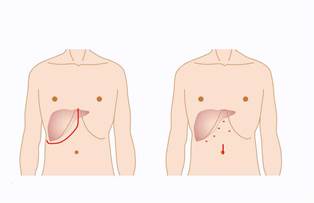
肝臓は右の肋骨の奥深いところに納まっているため、開腹手術(左)では体壁をかなり大きく切開する必要がありますが、腹腔鏡手術(右)ではいくつかの小さな穴と肝臓を取り出すための最低限の切開ですみます。
もうひとつは出血量が少ないことです。肝臓内の血管では血圧が比較的低いため、気腹によってお腹の中の気圧を上げた状態で手術を行うと、切断中の肝臓の表面からの出血量が少なくなります。
もちろんすべての肝切除術が腹腔鏡手術に適しているわけではありませんが、適切な選択と適切な技術によって開腹手術と変わらない手術成績が得られることはすでに証明されています。適切な選択の幅は外科医の技術に大きく影響されます。当センターでは国内トップクラスの技術と経験を駆使して、安全確実な腹腔鏡下肝切除術を提供します。
肝切除が必要な疾患(病気)としてもっとも多いのは、肝臓内で発生する原発性肝がん(肝細胞がん、肝内胆管がん)と、他の臓器で発生したがんが肝臓に転移した転移性肝がんです。
肝胆膵
腹腔鏡下膵頭十二指腸切除術
膵臓の中でも十二指腸に近い膵頭部にできた膵臓がんや中部~下部の胆管がん、十二指腸乳頭部がんなどに対する標準的な手術は膵頭十二指腸切除術です。がん以外には、膵管内乳頭粘液性腫瘍(IPMN)、膵のう胞性腫瘍(MCN)、膵神経内分泌腫瘍(PNET)、膵Solid Pseudopapillary Neoplasm(SPN)、転移性膵腫瘍などの疾患(病気)に対して膵頭十二指腸切除術が行われます。がん以外の疾患では腫瘍が膵臓周囲の組織や臓器、血管を破壊して広がる(浸潤する)ことがほとんど無いので、がんの手術のように膵臓周囲の組織や臓器、血管を膵臓とともに切除する必要がありません。そのため同じ膵頭十二指腸切除術でも、がんに対する手術と比較すると手術手技が単純で手術時間が短く済みます。膵頭十二指腸切除術は開腹で行っても難度の高い手術ですので、腹腔鏡下に行うにはより高度な技術が必要で、時間もかかります。私たちは2018年10月までに70例を超える腹腔鏡下膵頭十二指腸切除術を実施してきましたが、安全性と確実性を確保して腹腔鏡下に行うためには、がん以外の疾患を対象とした比較的単純な手術手技に限定して行うのが妥当と考えています。実際に、現時点で保険診療として腹腔鏡下に行うことが許されているのは、がん以外の疾患に対する手術だけです。
膵頭十二指腸切除術では、膵頭部と十二指腸、胆嚢・胆管だけでなく胃の出口(幽門輪)側の1/3~1/2をまとめて切除します。
胃を残すことが可能な場合には幽門輪温存膵頭十二指腸切除術(胃をすべて残す術式)を積極的に採用しています。幽門輪温存手術の手術後に胃の動きが悪く、食事がとれない期間が長くなるという結果を報告している病院や施設がありますが、私たちのもとで手術を受けた患者さんの中では大きな問題にはなっていません。胃をすべて残す手術を希望される方は当センターにご相談ください。
肝胆膵
腹腔鏡下膵体尾部切除術
膵臓はみぞおちのあたりから左側に向かって細長く横たわっていて、左端は肋骨と横隔膜に囲まれたもっとも奥深い位置で脾臓に接しています。膵体尾部切除術の際には、膵臓の体部と尾部(膵臓の左側約2/3)を脾臓とともに切除しますが、お腹の左上奥の方での手術操作が必要なため、開腹手術ではかなり大きなきずでお腹を開ける必要があります。一方、腹腔鏡手術では、きずの大きさが摘出する膵臓や脾臓を取り出すための4-5cm程度で済みますので、手術後の痛みが少なく、体力的な負担が大幅に軽減されます。
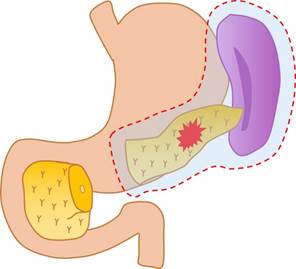
1. 国内随一の経験数に基づく標準化した手術手技
私たちはこれまでにたくさんの患者さんに腹腔鏡下膵体尾部切除術を行ってきた中で、より安全で確実な手術手技を標準化(定型化)してきました。その手術手技は学会・研究会での講義や直接の手術指導によってたくさんの外科医に伝えられ、今では国内外の多くの病院で取り入れられ、実際に行われています。
2. 極めて低い膵液漏れ(膵液瘻)の発生率
膵臓の手術では手術後に膵臓を切り離した部位から膵液が漏れること(膵液瘻)がしばしばあり、膵液漏れが起こると出血などの危険な合併症が起きたり、きずの治りが大幅に遅れたりします。一般的な膵液漏れの発生率は30~50%ですが、私たちが標準化した手技を用いて行った手術では約5%と極めて低率に抑えられています。
3. 膵臓がんに対する腹腔鏡下膵体尾部切除術
当センターでは良性・両悪性境界疾患だけでなく、膵臓がんに対しても腹腔鏡下膵体尾部切除術を行っています。膵臓がんに対する膵体尾部切除術は手術の難度がさらに高くなりますので、開腹手術も含めた膵臓がんの手術経験が豊富な外科医による執刀が望ましい手術です。私たちは世界的にも数少ない腹腔鏡手術と膵臓がん治療の両方に精通したエキスパートであり、術前治療も含めた総合的な膵臓がん治療の一環として腹腔鏡下膵体尾部切除術を取り入れて行っています。
4. 脾および脾動静脈温存膵体尾部切除術
脾臓の栄養動脈は膵臓のすぐ近傍を通りますので、膵体尾部切除術の際には通常脾臓を一緒に摘出しますが、脾臓とその血管(動脈と静脈)を残して膵体尾部のみを切除する手術もしばしば行われます。その適応については学術的にも様々な見解があり今のところ一定の見解はありません。外科手術においては、病気の取り残しや再発が起きないこと(根治性)が最優先の課題ですので、脾および脾動静脈を残すことで根治性に影響が無いことを慎重に検討する必要があります。脾および脾動静脈温存膵体尾部切除術を希望される場合は、当センターに直接ご相談ください。
肝胆膵
腹腔鏡下胆嚢摘出術
専門性の高い肝胆膵疾患に対する手術の中で、腹腔鏡下胆嚢摘出術は唯一専門施設以外でも数多く行われている手術です。難易度の高い手術ではありませんが、胆嚢炎の患者さんや開腹手術の既往のある患者さんに対する手術の際には高度な技術を要する場合があります。当センターでは胆道疾患(特に胆道がん)に関する豊富な専門的知識と経験をもとに、安全で確実な腹腔鏡下胆嚢摘出術を行っています。私たちが確立した標準的手術手技は国際診療ガイドライン等にも採用され、国内外に広く普及しています。
当センターでは上腹部手術の既往や炎症の有無などに関わらずすべての良性胆嚢疾患を腹腔鏡下胆嚢摘出術の適応としています。また、手術中に胆嚢がんが判明した場合を除き、開腹手術へ移行することはほとんどありません。他施設では手術前に腹腔鏡下胆嚢摘出術が不可能と診断された場合でも、当センターでは可能な場合があります。一度当センターにご相談にいらして下さい。
肝胆膵
腹腔鏡下胆道拡張症手術
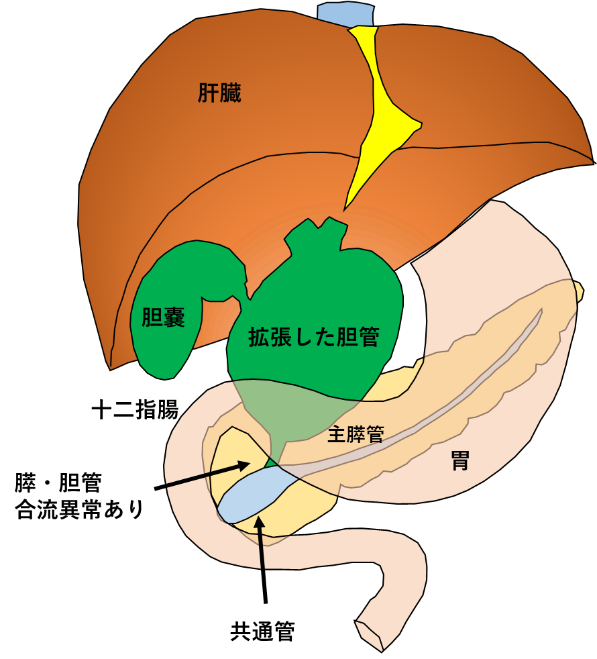
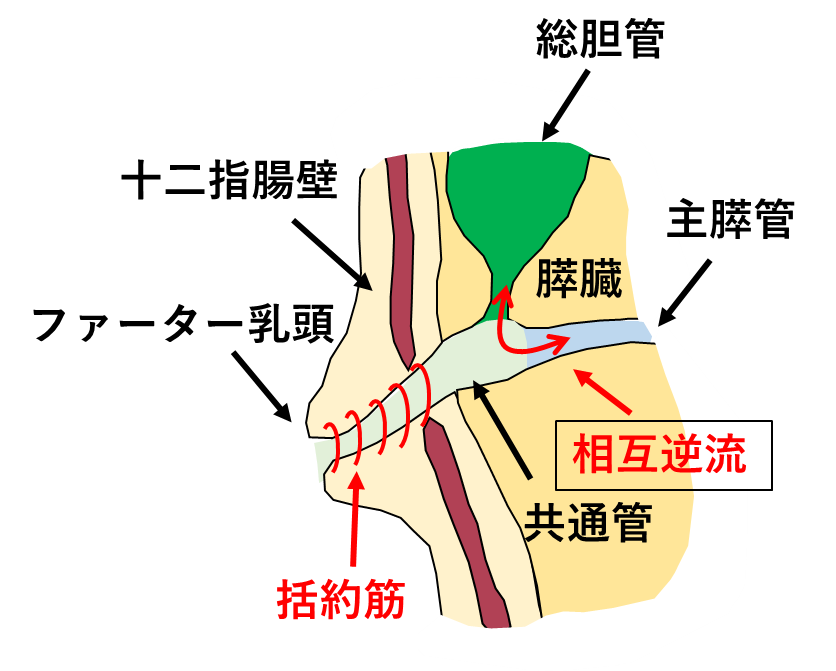
総胆管拡張症手術は、膵・胆管合流異常(しばしば胆道拡張症を伴います)を持つ患者さんに対して行われる標準的な手術治療法です。通常、胆管と膵管は括約筋の作用が及ぶ十二指腸壁内で合流し共通管を形成します(図1)。膵・胆管合流異常は、解剖学的に膵管と胆管が十二指腸壁外で合流する先天性の奇形です(図2)。膵・胆管合流異常があると、共通管に括約筋の作用が及ばないため膵液と胆汁が相互に逆流し、胆管炎、胆石形成、閉塞性黄疸、急性膵炎などの様々な病態を引き起こします。膵・胆管合流異常を有する中で、胆管拡張を伴うものを(先天性)胆道拡張症と呼びます。
図1
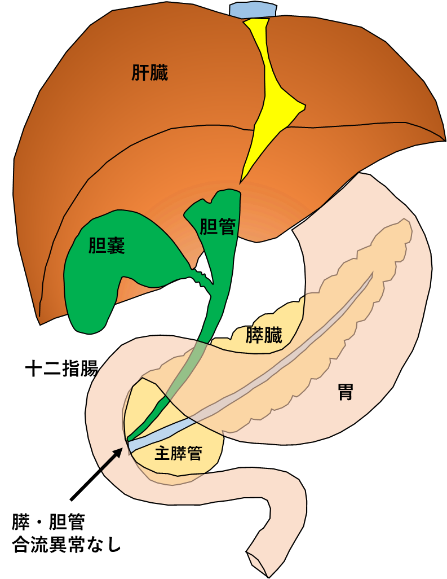
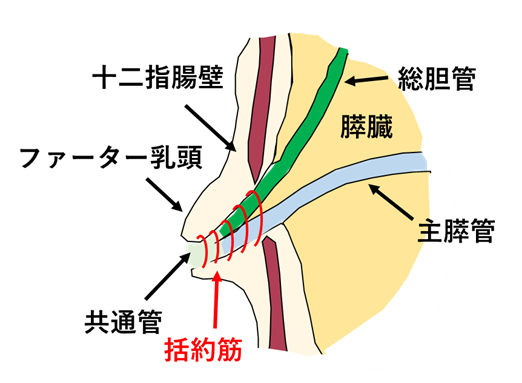
図2
主な症状
腹痛の他、嘔吐、嘔気、発熱、黄疸、灰白色便、腹部腫瘤などの症状を認めます。
しかし、無症状なこともあり、他の疾患に対するさまざまな画像検査の際に、偶然に発見されることも少なくありません。
癌との関係
膵・胆管合流異常の患者さんには胆道癌が好発することが知られています。一般の癌発症年齢よりも好発年齢が15~20歳ほど若く、20~30歳代から加齢とともに発癌のリスクが増大します。癌の発生頻度は、胆管拡張例で約10%(胆管癌と胆嚢癌)、非拡張例で約30%(ほとんどが胆嚢癌)と報告されており、正常人に比べて非常に高率です。
検査
画像検査として超音波検査、CT、肝胆道シンチグラフィーなどの他、内視鏡的逆行性胆管膵管造影(ERCP)、磁気共鳴胆管膵管撮影(MRCP)を用いて胆管や膵管の構造を調べます。また血液検査で肝臓や膵臓の機能を調べます。
手術方法
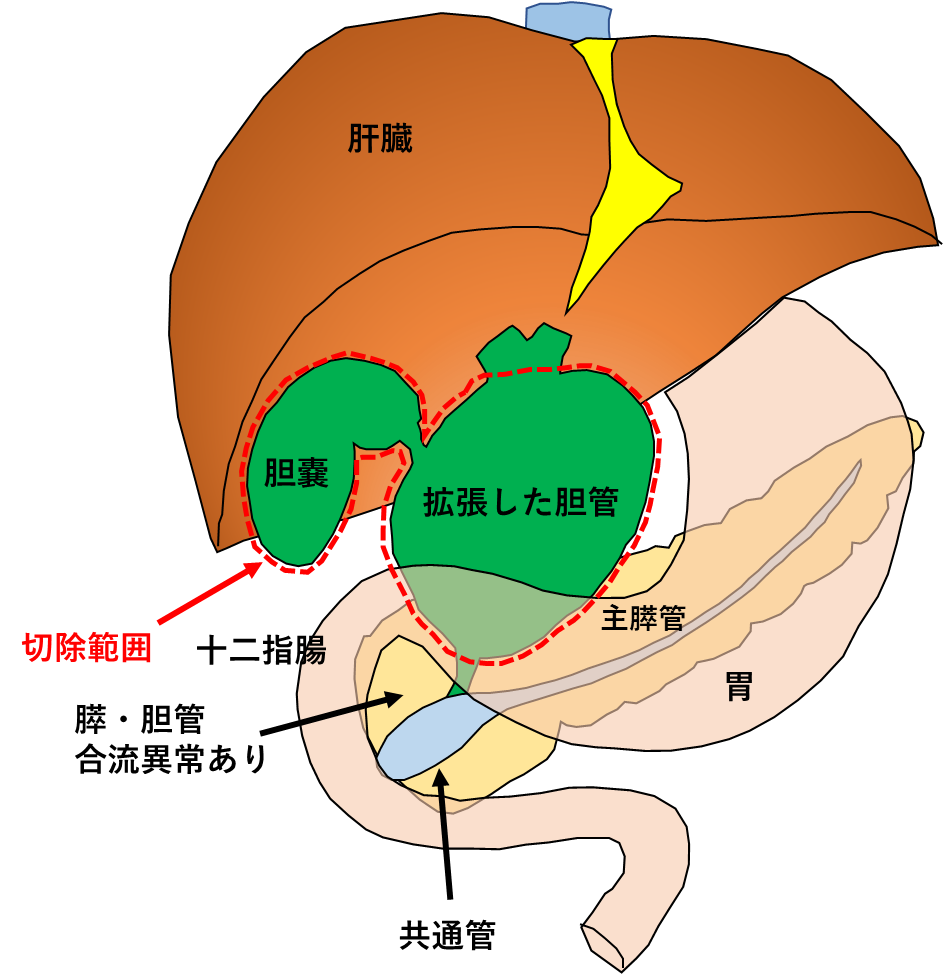
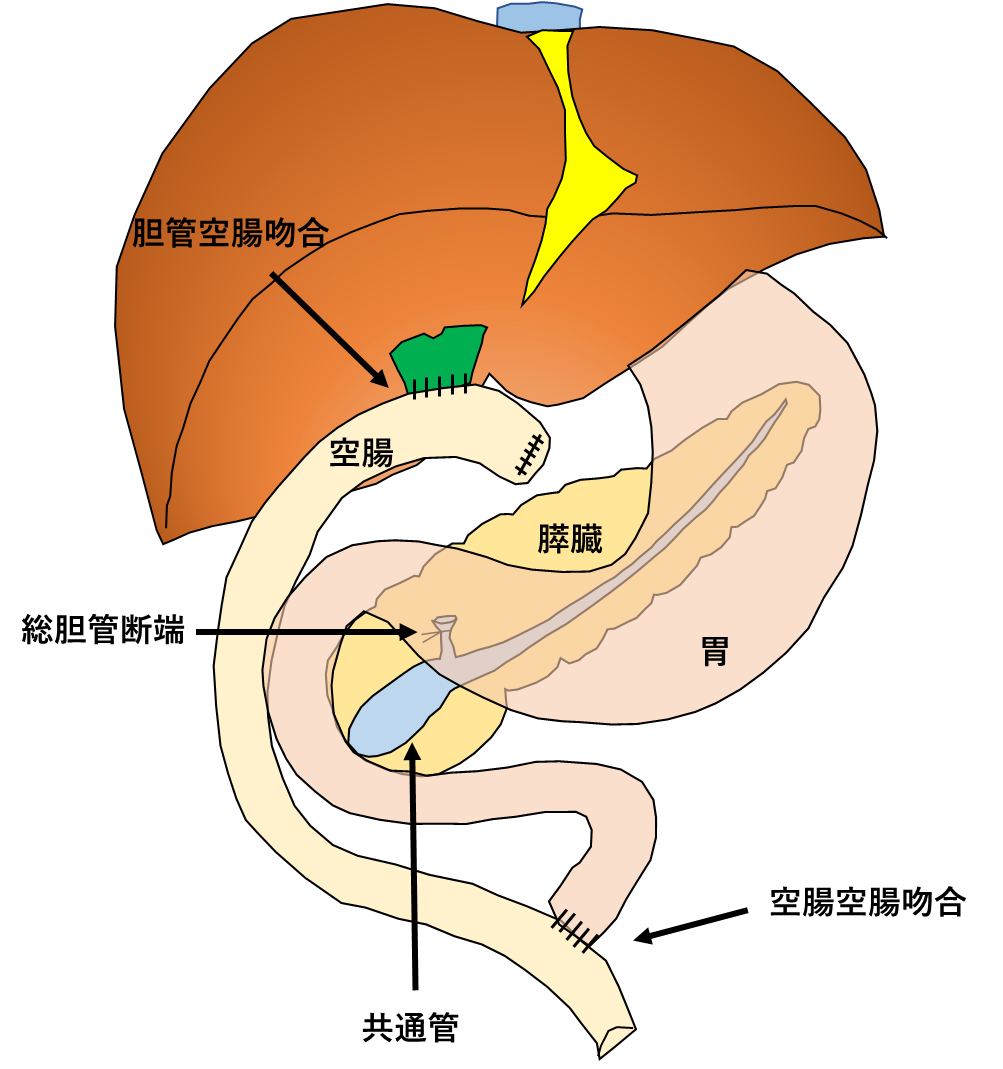
胆管拡張例では、癌が発生しやすい拡張した肝外胆管と胆嚢を切除し、胆管を小腸(空腸)と吻合(縫い合わせて繋げること)します。一方で、胆管非拡張例では、胆管を切除するべきか一定の結論が得られていませんので、胆管は切除せずに胆嚢摘出術のみを施行して経過観察することが多いです。
これらの手術は一般的に開腹下に行われていますが、当科の本田医師はこれまでに総胆管拡張症手術を約30例、また、腹腔鏡下胆管空腸吻合術を90例以上手掛けています(2019年9月現在)。当院では総胆管拡張症手術を腹腔鏡下に行うことを標準としています。ただし、腹腔鏡下手術では特に肝内の胆管に狭窄がある場合などに、十分な治療ができない場合があります。そのような場合には、当院でも開腹下手術をお勧めすることがあります。
予後
発癌する前に適切な手術がなされれば予後は良好ですが、手術後に胆道癌が発生することもありますので定期検査は継続することをお勧めします。胆道癌が発癌した場合は通常の胆道癌と予後は同一です。また、胆管狭窄部を残すと肝内結石が形成され、胆管炎を繰り返すことがあります。

